Espondilodiscite (Infecção na Coluna Vertebral)
Espondilodiscite é um termo que se refere à infecção na coluna. O sufixo “ite” na grande maioria das vezes na medicina significa Inflamação / Infecção. É assim por exemplo com termos como Apendicite (Infecção no apêndice), Cistite (Infecção na bexiga), Mastite (Infecção nas mamas), Artrite (infecção nas articulações), e assim por diante.
Portanto o termo Espondilodiscite corresponde a infecção nas vértebras ou discos intervertebrais, localizados entre as vértebras.
O que causa espondilodiscite?
Existem basicamente dois tipos de infecção na coluna:
- Espondilodiscite Bacteriana (Piogênica): são as mais comuns, causada por bactérias normais. a bactéria mais comum nesse caso é o Staphylococcus aureus.
- Espondilodiscite Tuberculosa (Mal de Pott): são mais rara, mas principalmente em países em desenvolvimento como o Brasil, devem ser lembradas.
Quais os fatores de risco para espondilodiscite?
Há alguns fatores que aumentam a probabilidade de desenvolver a infecção na coluna. São eles:
- Diabetes melitus
- Etilismo
- Pacientes com infecção do trato urinário (infecção de urina) prévia.
- Pacientes transplantados ou em vigência de quimioterapia (imunodeprimidos)
- Idade (crianças <10 anos ou idosos >60 anos)
- Inoculação direta (após algum procedimento na coluna)
Quais os sintomas da espondilodiscite?
O diagnóstico de espondilodiscite piogênica (bacteriana) é difícil e, muitas vezes, tardio devido a apresentação clínica (sintomas e exame físico) frustra. Os sintomas geralmente são inespecíficos como por exemplo dor lombar, prostração, cansaço.
Além disso, os sintomas iniciais de dor lombar tendem a ser pouco valorizados pelo médico, uma vez que a prevalência de lombalgia é alta na população geral e a espondilodiscite não é um diagnóstico comum que está entre as principais suspeitas diagnósticas no raciocínio clínico do médico.
Portanto, é muito comum que os sintomas se desenvolvam de maneira lenta, gradual e progressiva. Não é infrequente o tempo do início dos sintomas até a realização do diagnóstico, decorrer às vezes meses. Por isso, em alguns casos, pode ocorrer complicações mais graves.
Dentre os sintomas mais frequentes estão:
- Dor na região da coluna afetada (cervical, torácica ou lombar)
- Prostração / fraqueza
- Queda do estado geral
- Febre
- Taquicardia
- Emagrecimento
- Dor irradiada para os membros – em casos mais avançados que formam abscessos na coluna que podem comprimir as raízes.
Como é feito o diagnóstico de infecção na coluna?
O diagnóstico como já dito anteriormente é difícil e normalmente tardio devido a falta de suspeição. Além dos exames de imagem que auxiliam muito nesses diagnósticos, os exames laboratoriais de sangue também são fundamentais, como o Hemograma completo (que pode mostrar aumento dos leucócitos – células de defesa) e os marcadores inflamatórios como a Proteína C reativa (PCR) e o VHS, que também devem estar aumentados.
A radiografia (Raio-X) só evidencia alteração no disco ou nas vértebras em casos mais avançados, normalmente já tendo decorrido de 6-8 semanas.
A tomografia por sua vez já é mais sensível e mostra mais precocemente as alterações nos discos e nos corpos vertebrais.
A ressonância magnética é o melhor exame de imagem para diagnosticar casos suspeitos de infecção na coluna vertebral, pois conseguimos avaliar com detalhes os discos, as vértebras e os elementos neurais (raízes e medula). No entanto, algumas vezes também não consigamos fechar o diagnóstico apenas com a ressonância. Isso ocorre, pois não conseguimos diferenciar um caso de espondilodiscite bacteriana de outra tuberculosa, o que é fundamental para iniciarmos o tratamento.
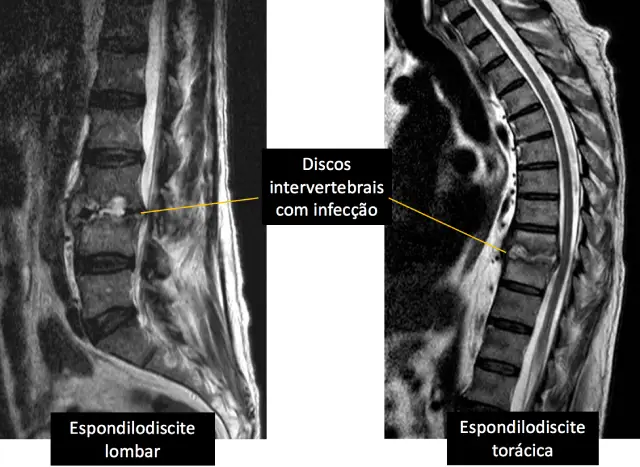
Espondilodiscite lombar e espondilodiscite torácica.
O diagnóstico da infecção deve ser confirmado, sempre que possível, com uma biópsia da coluna. Com a biópsia, além de se confirmar o diagnóstico de infecção, é possível descobrir qual a bactéria e a quais antibióticos essa bactéria é sensível ou resistente, por meio do antibiograma. Isso é fundamental para aumentar a taxa de sucesso no tratamento.
Como é feito a biópsia da coluna?
A biópsia para confirmação diagnóstica é um procedimento que é realizado com sedação ou anestesia geral e que por meio de uma punção com agulha (que pode ser guiada por tomografia ou por raio-x no centro cirúrgico), coleta-se o material suspeito e é enviado para o estudo anátomo-patológico.

Biópsia da coluna.
Qual o tratamento da espondilodiscite?
O tratamento vai depender de uma série de fatores como por exemplo o tipo de bactéria (mais ou menos agressiva), tempo de evolução dos sintomas, presença de sintomas neurológicos (dor irradiada para os membros, alteração de sensibilidade ou de força), entre outros.
Na maioria das vezes, o tratamento clínico com antibioticoterapia é o de escolha. O antibiótico usado e a duração do tratamento variam conforme a bactéria e o paciente e normalmente são determinados por um infectologista.
O tratamento cirúrgico fica reservado para casos mais avançados, casos que cursam com deformidades importantes, ou que evoluem com compressão neurológica ou em casos em que a infecção esteja causando repercussões clínicas graves que levam a vida do paciente em risco como o choque séptico.
O tratamento cirúrgico varia desde apenas a drenagem do abscesso na coluna até cirurgias maiores com ressecções maiores, correções de deformidades decorrentes da infecção e necessidade de estabilização de um determinado segmento da coluna – artrodeses.

Artrodese longa da coluna torácica após drenagem de abscesso e correção da deformidade em cifose.
Quais as complicações da espondilodiscite?
As complicações da espondilodiscite são raras, mas podem ser muito graves. Dentre as principais complicações da infecção na coluna, podem estar presentes:
- Dor crônica
- Deformidades na coluna – Cifose ou escoliose
- Déficit neurológico permanente – paraplegia ou tetraplegia
- Infecção crônica – osteomielite
- Choque séptico
- Óbito
Trabalho publicado na Revista Columna
Trabalho publicado na Revista Columna pelo Dr. William Zarza sobre o tema, na qual abordamos uma série de casos de espondilodiscite bacteriana tratados no Hospital da Santa Casa de São Paulo:
Espondilodiscites inespecíficas em adultos: estudo retrospectivo
FAQ – Perguntas frequentes
Espondilodiscite pode ser causada por bactérias, nesse caso são chamadas espondilodiscites inespecíficas ou piogênicas. Ou ainda podem ser causadas por fungos ou por tuberculose, nesse caso chamadas de espondilodiscites específicas
Depende do tipo de espondilodiscite, mas via de regra o tratamento é feito com antibioticoterapia endovenosa e em alguns casos a cirurgia é necessária.
Espondilodiscite é uma infecção na coluna vertebral, normalmente localizada nos discos intervertebrais causadas por bactérias, fungos ou tuberculose.


Infelizmente estou com isso. Gostaria de saber se tem tratamento no hospital São Paulo e se eu conseguiria passar por avaliação. Estive internada já fiz biópsia no hospita Carapicuíba mas gostaria de con.tinuar o tratamento na Zona Sul de SP. Phone 1194446 2685. . Grata
Olá Elemi, tudo bem?
Caso deseje marcar uma consulta, clique no botão do Whatsapp no canto inferior direito.
Fico à disposição.